- dossierMorpions : reconnaître les poux du pubis
- dossierSyndrome des ongles verts : une infection à Pseudomonas
- dossierInflammation chronique : symptômes, causes et traitement
- dossierPilule en continu : quels avantages et quels effets secondaires ?
- dossierPourquoi j’ai toujours des problèmes de digestion en voyage ?
Infections vaginales : différence entre vaginite, candidose et vaginose bactérienne
dossier Les infections vaginales sont fréquentes chez les femmes de tous âges. Elles peuvent provoquer des symptômes désagréables et altérer la qualité de vie. Le traitement varie selon la cause de l'infection vaginale : quelle différence y a-t-il entre vaginite, candidose (infection à levures) et vaginose bactérienne ?
Différence entre vaginite (inflammation du vagin) ou vaginose (infection vaginale) ?
Les termes vaginite et vaginose sont parfois utilisés de manière interchangeable. Toutefois, ils désignent des réalités médicales différentes.
La vaginite est une inflammation du vagin, quelle qu'en soit la cause. Elle est souvent accompagnée de pertes vaginales anormales, de démangeaisons, d'irritations ou de douleurs. La vaginite peut avoir une origine infectieuse ou non.
1. Vaginites infectieuses
Les infections vaginales peuvent être causées par :
- des bactéries : on parle alors de vaginose,
- des levures (champignons) : on parle alors de mycose vaginale ou de candidose,
- des parasites, comme la vaginite à Trichomonas ou trichomonase.
2. Vaginites non infectieuses
Mais la vaginite peut aussi avoir une origine non infectieuse causée par une réaction à un irritant (lessives, serviettes hygiéniques, savon) ou par des changements hormonaux (ménopause). On parle alors de vaginite d'irritation ou de vaginite atrophique.
Identifier la cause d'une vaginite est essentiel pour obtenir le traitement le plus adapté.
Voir aussi l'article : 11 causes possibles de démangeaisons vaginales
Vaginose bactérienne
La vaginose bactérienne est l'infection vaginale la plus courante chez les femmes en âge de procréer. Elle résulte d'un déséquilibre de la flore vaginale. La quantité de bactéries bénéfiques (lactobacilles) diminuent au profit de bactéries potentiellement nocives.
Causes de la vaginose bactérienne :
- Contacts sexuels avec des partenaires multiples
- Usage excessif de savons parfumés ou de douches vaginales
- Tabagisme
- Rapport sexuel non protégé
- Contraceptifs intra-urétins (DIU)
Symptômes de la vaginose bactérienne :
- Pertes vaginales abondantes, souvent de couleur grisâtre
- Odeur de poisson, particulièrement après les rapports sexuels
- Sensation de brûlure en urinant
- Absence fréquente de démangeaisons, contrairement à la candidose
Traitement de la vaginose bactérienne :
Le traitement repose sur des antibiotiques, généralement du métronidazole ou de la clindamycine, sous forme de comprimés ou de gels. La vaginose n’est pas considérée comme une infection sexuellement transmissible (IST), mais les partenaires peuvent parfois présenter des symptômes similaires.
Voir aussi l'article : Infection du vagin : quels sont les symptômes de la vaginose bactérienne ?
Candidose vaginale (vaginite à levures)
La candidose vaginale est une infection causée par une prolifération de levures, principalement le Candida albicans. Ces levures sont normalement présentes en petite quantité dans le vagin, mais un déséquilibre de la flore vaginale peut entraîner leur prolifération excessive.
Causes de la candidose vaginale :
- Antibiotiques (qui perturbent la flore vaginale)
- Grossesse
- Diabète mal contrôlé
- Utilisation de contraceptifs hormonaux
- Port de vêtements serrés et synthétiques
Symptômes de la candidose vaginale :
- Démangeaisons intenses
- Pertes blanches épaisses, ressemblant à du lait caillé
- Rougeurs et irritations vulvaires
- Douleurs pendant les rapports sexuels et en urinant
Traitement de la candidose vaginale :
Le traitement de la candidose inclut des antifongiques sous forme de crèmes, ovules intravaginales ou comprimés oraux. Il est recommandé d’éviter les douches vaginales et de porter des sous-vêtements en coton pour prévenir les récidives. Les probiotiques peuvent également aider à restaurer l’équilibre de la flore vaginale.
Voir aussi l'article : Candidose : infections à Candida
Vaginite à Trichomonas
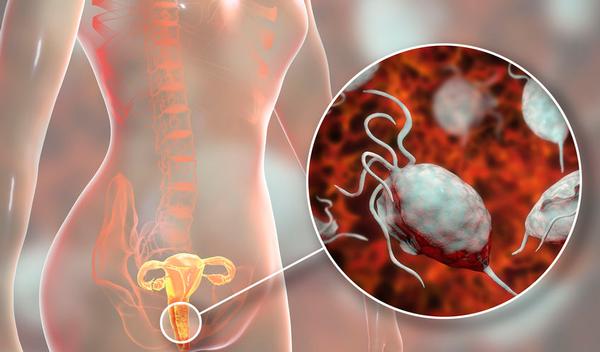
La vaginite à Trichomonas vaginalis est une infection vaginale causée par un parasite protozoaire. Il s'agit d'une des IST les plus courantes au monde.
Causes de la vaginite à Trichomonas :
- Transmission par contact sexuel (vaginal, oral ou anal).
- Utilisation de jouets sexuels contaminés sans protection.
Symptômes de la vaginite à Trichomonas :
- écoulements vaginaux jaunes ou verdâtres, parfois mousseux et malodorants.
- démangeaisons, brûlures, rougeurs ou douleurs des organes génitaux
- douleurs à la miction et difficultés à uriner
Traitement de la vaginite à Trichomonas :
Le traitement renvoie à l’administration d’antibiotiques (métronidazole ou tinidazole). Tant que les symptômes persistent ou que votre partenaire n’est pas traité, il est indispensable d’utiliser un préservatif ou de s’abstenir de relations sexuelles.
Voir aussi l'article : Trichomonase : mode de transmission, symptômes et prévention de cette IST
Vaginite d’irritation
La vaginite irritative survient lorsque le vagin réagit à un irritant chimique ou physique. Elle n’est pas causée par une infection, mais plutôt par une exposition à des produits qui perturbent l'équilibre naturel du vagin.
Causes possibles de la vaginite d'irritation :
- Produits d’hygiène intime agressifs (savons parfumés, gels douche)
- Douches vaginales fréquentes
- Lubrifiants ou spermicides contenant des substances irritantes
- Sous-vêtements synthétiques qui retiennent l’humidité
- Allergies aux produits de protection intime (protège-slips, serviettes hygiéniques)
Symptômes de la vaginite d'irritation :
- Rougeur et gonflement de la vulve et du vagin
- Démangeaisons et sensations de brûlure
- Sécheresse vaginale
- Léger écoulement clair ou peu abondant
Traitement de la vaginite d'irritation :
Il s'agit avant tout d'identifier l'irritant et d'éviter d'y être exposé. Des crèmes apaisantes, comme celles d'huile de calendula, peuvent aider à calmer l'inflammation. Il est recommandé d'utiliser des produits d'hygiène douce et hypoallergéniques.
Voir aussi l'article : Douche vaginale : une bonne idée ?
Vaginite atrophique
La vaginite atrophique (ou atrophie vulvo-vaginale) est une autre forme de vaginite non infectieuse qui peut survenir chez les femmes ménopausées.
Cause de la vaginite atrophique :
Cette inflammation est due à la diminution des niveaux d’œstrogènes qui entraîne une sécheresse vaginale et un amincissement de la muqueuse du vagin. Elle survient généralement après la ménopause, mais elle peut aussi toucher les femmes qui allaitent ou qui suivent certains traitements hormonaux.
Symptômes de la vaginite atrophique :
- Sécheresse vaginale intense
- Sensation de brûlure
- Douleur pendant les rapports sexuels (dyspareunie)
- Pertes vaginales claires ou légèrement sanglantes
- Infections urinaires récurrentes, dues à la fragilité des tissus vaginaux
Traitement de la vaginite atrophique :
Le traitement principal est hormonal, sous forme de crèmes ou d'ovules vaginaux à base d’œstrogènes pour restaurer l’humidité et l’élasticité du vagin. Des lubrifiants à base d’eau peuvent également aider à soulager la sécheresse vaginale.
Voir aussi l'article : Dérèglement hormonal : symptômes et traitement
|
D'autres types d'inflammations vaginales, comme les vaginites virales (herpès génital), existent, mais sont moins courantes et sont souvent liées à des infections sexuellement transmissibles. Pour ces cas, une consultation médicale est fortement recommandée. |
Sources :